Zwyrodnienie plamki żółtej: które leczenie anty-VEGF na NFZ wybrać?
Coraz więcej osób po 60. roku życia zauważa, że czytanie wymaga więcej wysiłku, litery falują, a twarze znajomych wydają się mniej wyraźne. To sygnały, że plamka żółta może wymagać diagnozy i leczenia. W postaci wysiękowej AMD kluczową rolę odgrywają zastrzyki anty-VEGF, które w Polsce są dostępne także w ramach NFZ.
W tym tekście znajdziesz proste wyjaśnienie, jak działa terapia, które leki są refundowane, jak wygląda schemat iniekcji oraz jak przygotować się do wizyty. Dowiesz się też, co zrobić, gdy leczenie nie daje oczekiwanej poprawy i jak rodzaj AMD wpływa na dostępność terapii. Jeśli interesuje Cię plamka żółta leczenie na NFZ, jesteś we właściwym miejscu.
Jak działa leczenie anty-VEGF przy zwyrodnieniu plamki żółtej?
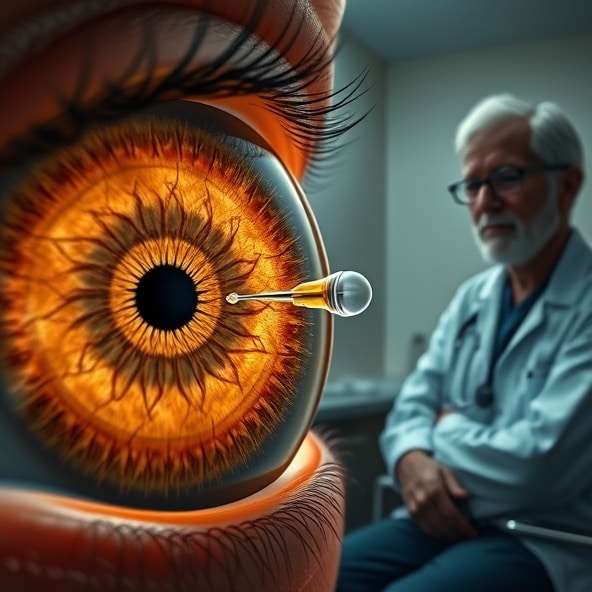
Anty-VEGF blokuje sygnały wzrostu nieprawidłowych naczyń, zmniejsza przeciek i obrzęk w plamce, dzięki czemu stabilizuje lub poprawia widzenie.
W wysiękowej postaci AMD dochodzi do rozrostu kruchych, nieszczelnych naczyń pod siatkówką. Leki anty-VEGF podawane do ciała szklistego wiążą czynniki wzrostu naczyń i hamują ich aktywność. To ogranicza wysięk i krwotoki oraz redukuje obrzęk plamki. Terapia nie cofa blizn i nie leczy przyczyny starzenia, ale potrafi zatrzymać postęp choroby i u części osób poprawić ostrość wzroku. Skuteczność zależy od wczesnego rozpoczęcia, regularności iniekcji i kontroli w OCT.
Które leki anty-VEGF są refundowane na NFZ i jak je wybrać?
NFZ finansuje wybrane leki anty-VEGF w programie lekowym dla wysiękowego AMD, a konkretny preparat dobiera lekarz według wskazań i obrazu klinicznego.
Refundacja odbywa się w ramach programu lekowego w wyznaczonych ośrodkach. W praktyce klinicznej stosuje się kilka cząsteczek o zbliżonym celu działania, różniących się m.in. schematem dawkowania i profilem monitorowania. Przykłady to aflibercept i ranibizumab, a w części ośrodków także brolucizumab. Lista leków i warunki refundacji są okresowo aktualizowane. Wybór leku zależy od aktywności zmian w OCT, dotychczasowej odpowiedzi na terapię, chorób współistniejących oraz organizacji wizyt. Lekarz omówi z Tobą możliwe opcje w ramach programu.
Jak wygląda schemat podawania iniekcji doszklistkowych na NFZ?
Najczęściej zaczyna się od trzech zastrzyków co około 4 tygodnie, a następnie dawki podtrzymujące według aktywności choroby i wyników badań.
Tak zwana dawka nasycająca buduje efekt terapeutyczny. Później ośrodek stosuje zwykle strategię treat-and-extend lub leczenie na żądanie, opierając decyzje na OCT i ostrości wzroku. Wizyty kontrolne obejmują badanie okulistyczne i obrazowanie siatkówki. Iniekcja trwa kilka minut, wykonywana jest w warunkach aseptycznych w znieczuleniu miejscowym. Po zabiegu możesz widzieć gorzej przez kilka godzin z powodu kropli, a w oku pojawić się może uczucie ciała obcego.
Jakie badania decydują o kwalifikacji do terapii anty-VEGF?
Podstawą kwalifikacji jest badanie okulistyczne z OCT, ocena ostrości wzroku i potwierdzenie aktywnych zmian wysiękowych, czasem z angiografią.
OCT pozwala wykryć płyn śród- i podsiatkówkowy oraz ocenić grubość plamki. W niektórych sytuacjach wykonuje się angiografię fluoresceinową lub indocyjaninową, aby lepiej uwidocznić naczynia. Lekarz ocenia też ogólny stan siatkówki, obecność blizn czy zaniku. Znaczenie ma czas trwania objawów i możliwość regularnych wizyt. Do domowego monitorowania przydatna jest siatka Amslera. Nie każda zmiana w plamce kwalifikuje się do iniekcji, dlatego decyzja jest indywidualna.
Jakie efekty i ograniczenia ma terapia anty-VEGF u osób z AMD?
Najczęściej udaje się zatrzymać pogorszenie widzenia, u części pacjentów uzyskać poprawę, ale leczenie jest przewlekłe i wymaga regularnych zastrzyków.
Najlepsze rokowanie mają osoby wcześnie zdiagnozowane i konsekwentnie leczone. Z czasem część pacjentów wymaga modyfikacji schematu lub zmiany leku. Działania niepożądane po iniekcji zwykle są łagodne, jak zaczerwienienie, podrażnienie czy przejściowe męty. Rzadko występują poważne powikłania, jak zakażenie wewnątrzgałkowe, odwarstwienie siatkówki czy istotny wzrost ciśnienia w oku. Pilny kontakt z lekarzem jest potrzebny w razie silnego bólu, nagłego spadku widzenia, światłowstrętu lub ropnej wydzieliny.
Jak rodzaj AMD (sucha czy mokra) wpływa na dostępność leczenia?
Anty-VEGF refundowane są w wysiękowej postaci AMD, a postać sucha wymaga monitorowania, korekty stylu życia i wsparcia suplementacyjnego.
Sucha AMD jest częstsza i zwykle postępuje wolniej. W tej postaci kluczowe są kontrole, domowy test Amslera, rzucenie palenia, aktywność fizyczna oraz dieta bogata w zielone warzywa liściaste i ryby. Często zaleca się suplementację zgodną z zaleceniami okulistycznymi. Wysiękowa AMD odpowiada za większość nagłej utraty widzenia i to dla niej przeznaczony jest program lekowy z anty-VEGF. Niekiedy te dwie postaci współistnieją, co wpływa na cele leczenia i rokowanie.
Co zrobić, gdy leczenie na NFZ nie przynosi poprawy widzenia?
Warto omówić z lekarzem zmianę leku lub schematu, pogłębienie diagnostyki oraz ewentualne opcje terapii poza programem.
Brak poprawy może wynikać z przerwania ciągłości terapii, zbyt rzadkich iniekcji lub innej przyczyny spadku widzenia, na przykład zaćmy czy jaskry. Lekarz może zaproponować częstsze podania, zmianę preparatu, dodatkowe badania obrazowe lub konsultację w ośrodku referencyjnym. W wybranych przypadkach rozważa się inne metody, na przykład terapię fotodynamiczną w określonych podtypach choroby. Warto zapytać o rehabilitację słabowidzących i pomoce optyczne. Możliwe są też leczenie komercyjne lub udział w badaniach klinicznych.
Jak przygotować się do wizyty i czego oczekiwać po zastrzyku?
Zaleca się przyjście bez makijażu oczu, z listą leków i osobą towarzyszącą, a po zabiegu możliwe jest krótkotrwałe zamglenie i podrażnienie.
Przed wizytą dobrze jest zanotować objawy, datę początku dolegliwości i wyniki wcześniejszych badań. Leki przyjmowane przewlekle, w tym przeciwkrzepliwe, omawia się z lekarzem. W dniu zabiegu oko jest znieczulane kroplami, a powierzchnia odkażana. Po iniekcji widzenie może być zamglone, pojawia się lekkie kłucie lub uczucie piasku. Przez dobę lepiej unikać tarcia oka i intensywnego wysiłku. Objawy alarmowe wymagające pilnej konsultacji to silny ból, nagłe pogorszenie widzenia, ropna wydzielina lub nasilony światłowstręt.
Świadoma decyzja o leczeniu AMD zaczyna się od rzetelnej diagnozy i rozmowy o celach terapii. Regularność, wczesny start i współpraca z lekarzem realnie zwiększają szanse na stabilne widzenie mimo choroby.
Umów konsultację u okulisty siatkówkowego i zapytaj o kwalifikację do programu lekowego NFZ, jeśli podejrzewasz wysiękowe AMD.
Chcesz zwiększyć szanse na zatrzymanie postępu AMD i poprawę ostrości wzroku? Sprawdź, które leki anty‑VEGF są refundowane na NFZ i jak wygląda schemat trzech początkowych iniekcji: https://megalens.pl/uslugi/leczymy/amd/.